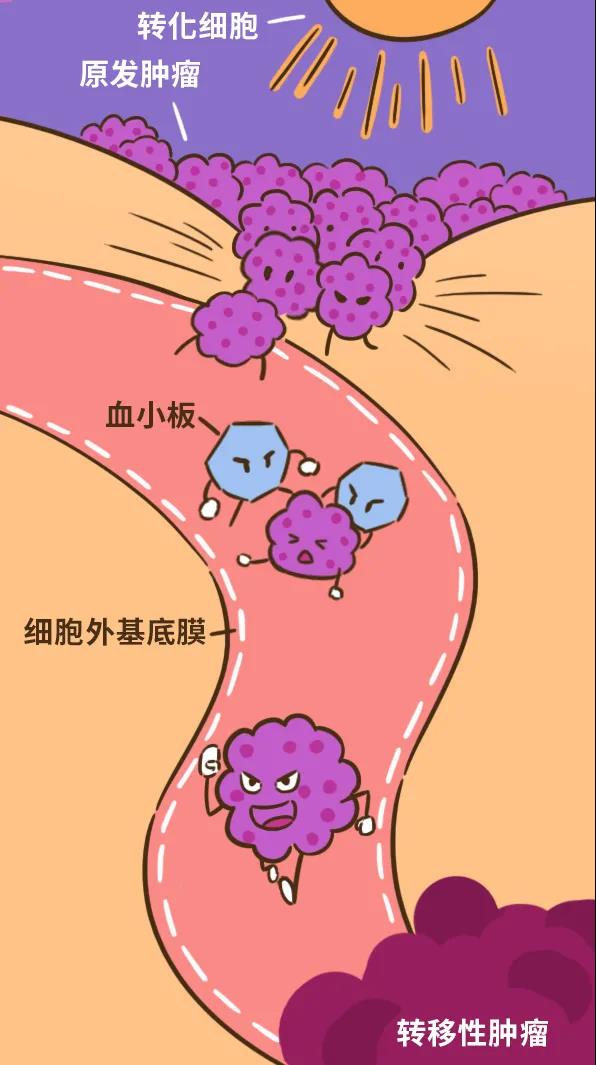
关于前列腺癌根治术后进行辅助放疗还是早期挽救的争论持续多年,困扰临床医师的还有是否需要盆腔淋巴结照射,是否需要联合去势治疗等诸多问题。近日The Journal of the American Medical Association发表的一篇综述总结了目前围绕前列腺癌术后诊断及治疗的最新研究进展,为临床医师制定前列腺癌根治术后管理策略提供了颇具价值的参考。

前列腺癌术后诊断进展
正电子发射层析成像(PET)
除了CT、MRI、骨扫描等传统影像学检查,对于术后PSA水平提示残留或者复发的患者,PET-CT检查可以进一步明确其状况并对病灶进行定位。目前美国前列腺癌术后检查最常用的PET-CT造影剂为美国FDA于2016年批准的新型造影剂18F-FACBC,一种合成的氨基酸。前列腺癌细胞可以通过LAT-1 和ASC-2这两个氨基酸转运受体主动高效摄入该造影剂从而显像。较之11C或18F标记的胆碱,18F-FACBC能更好的识别前列腺癌术后病灶。
放射性核素标记前列腺特异性膜抗原(PSMA,68Ga或者18F标记)尚未得到美国相关机构批准大规模应用,但在美国之外其他国家却广泛使用。PSMA已经表现出超越传统造影剂的优越性。有研究对比了68Ga-PSMA和使用18F-FACBC作为造影剂的PET-CT检查,结果提示PSMA的敏感性明显更高(56% VS 26%)。前瞻性研究对PSMA作为造影剂的PET检查后生化复发的患者进行了包括瘤床与病灶的评估,结果较为满意,且随着PSA水平的升高检出率也越高。
虽然基于PSMA的PET-CT检查有助于制定适合的治疗策略,但是此方法的使用对于是否能延长患者的无疾病进展生存期(PFS)尚不明确,而且其敏感度的局限性也值得考量。
基因组特征分类
目前对于复发风险多根据组织病理学特征进行预测,这一标准被许多临床试验广泛采纳,但是基于病理分子的基因组特征分类或许能更好地识别危险因素。有研究纳入了477名前列腺癌患者,对其进行了22种基因的检测,并筛选出了对疾病进展和转移最具预测作用的基因标志物。对于术后可检测到PSA的患者(定义为PSA>0.1 ng/mL),使用这些基因标记物定义为高危组的患者5年出现疾病复发或者进展的比例为18%,而低危组只有1%出现复发或者转移。其他对于这些基因标记物的荟萃分析结果也提示低风险组的10年复发转移比例为5%,中等风险组为15%,而高风险组的复发转移比例为27%。这些基因组标记物或可更好地识别哪些患者需要术后辅助治疗而非观察至挽救性治疗。
理论上,这些基因组标志物的评估有助于预测前列腺癌术后复发风险,但是尚无成熟应用于临床且经过前瞻性研究验证的基因组标志物。目前一些相关的研究正在展开(如NRG-GU002试验),这些研究的结果有助于制定基于基因组风险评估的前列腺癌术后治疗方案。
前列癌术后治疗进展
术后辅助治疗
前列腺癌术后辅助放疗(外照射)通常见于合并高危复发因素的患者,而挽救性放疗用于根治性前列腺切除术/盆腔淋巴结清扫术后出现PSA水平升高或者局部复发的情况。三个前瞻性研究长期随访跟踪了对于合并病理学高危因素(如切缘阳性,精囊受侵,包膜外受侵等)的患者,证实予以术后辅助放疗能够明显改善无生化进展生存期,其中一项还提示辅助放疗能够改善总生存时间(表1)。
表1 术后辅助放疗相关随机对照研究

但是研究依然存在诸多问题。首先,于术后检测出PSA的患者并未排除在外,PSA升高意味着可能出现生化复发,此时的治疗就并非严格意义的辅助治疗。其次,对于PSA升高患者的挽救性放疗是否需要实施,以及何时介入也不明确。此外,术后辅助放疗虽能够提高无复发生存期和总生存时间,但也伴随着更高的毒副反应。综上所述,对于术后辅助放疗患者需要进行更全面的评估,最大限度地权衡临床获益和风险的利弊。
术后挽救性治疗
根治性前列腺切除术后若PSA水平连续升高表明可能出现了生化复发。在这种情况下,挽救性放疗是一种有效控制病情且可能进一步达到治愈的治疗手段。在美国挽救性放疗也是术后放疗最常见的模式,但挽救治疗的疗效以及介入时间都仍不明确。目前比较辅助放疗与挽救性放疗优劣性的研究,诸如RADICALS-RT研究等(表2),都存在设计上的不严谨或样本的选择偏倚,所取得结果都有待进一步证实。
表2 辅助放疗对比早期挽救放疗的研究

根据美国放射肿瘤学协会(ASTRO)和美国泌尿学会(AUA)的指南建议,前列腺癌术后生化复发的标准为监测的PSA水平达到0.2 ng/mL。但是荟萃分析表明即使PSA值低于0.20 ng/mL时进行干预治疗,患者也可能从中获益。挽救性放疗介入的PSA值到底为多少尚不明确。对于放疗的剂量,既往研究中的标准从64~66Gy不等,进一步增加剂量(譬如70Gy)耐受性也较好,但增加剂量是否让患者更能获益还不清楚。关于术后放疗最佳剂量和大分割放疗的疗效还需要更多研究进一步明确。
去势治疗(ADT)
对于术后挽救性放疗联合ADT是否能够改善预后已经有不少前瞻性的对照研究予以验证。目前已发表的规模最大的研究为“RTOG 9601”试验,该研究对于pT3或者切缘阳性的患者实施放疗,并随机分为口服比卡鲁胺和安慰剂对照组,维持2年。在长达13年的追踪随访后发现接受内分泌治疗组有生存获益(76% vs. 71%)。进一步的分析表明患者PSA水平和接受ADT的临床获益无明显相关性,而PSA水平低于0.6 ng/mL的患者总体非癌症相关(尤其是心血管)死亡率有所增加。
GETUG-AFU研究则验证了挽救性放疗联合6个月ADT的疗效。结果提示联合ADT组的5年无生化进展生存率明显高于未联合治疗组(80% vs. 62%),而随访10年的无进展生存率为64% vs 49%,无转移生存率分别为75% 和69%。
另一项名为RTOG 0534 SPPORT的研究对患者分别进行瘤床照射 (PBRT)、放疗+6个月的ADT(比卡鲁胺/亮丙瑞林)或放疗+6个月ADT+盆腔淋巴结放疗。初步研究数据表明,三种疗法对于生化复发控制率分别为71%,83%和89%。
前面提到的RADICALS-RT研究对比了单独放疗,联合6个月内分泌治疗及联合2年内分泌治疗的疗效。研究结果也支持联合内分泌治疗能提高临床获益,且内分泌治疗时间也很重要。其他正在进行的相关研究(如NRG-GU006/NCT03371719和NCT03141671/ FORMULA-509)则联合了新型内分泌治疗药物,数据尚待揭晓。
盆腔淋巴结放疗
关于术后是否需要盆腔淋巴结放疗 (PLNRT)这一问题,RTOG 941357和 RTOG 0924两个随机对照研究进行了探索,但研究尚未最终完成。前面提到的RTOG 0534 研究也将盆腔淋巴结放疗纳入组别设计,三分之一的患者接受了盆腔淋巴结放疗,这些患者的生化复发控制率也最高。但这些都只是初步数据,事后分析表明,联合盆腔淋巴结放疗获益仅限于PSA水平≥0.34 ng/mL的患者。这些结论都需要更多临床试验进一步证实。
在GETUG-AFU 16研究中,淋巴结受累的高风险患者接受了盆腔淋巴结放疗,但遗憾的是作者并未对盆腔淋巴结放疗的数据进行分析和报告。
总结
前列腺癌根治术后放疗是非常重要的治疗手段,能提高疾病长期控制率,而且随着放疗技术的发展,不良反应的发生也逐渐降低。
关于前列腺癌术后辅助放疗或者挽救性放疗的选择,亟需制定一套统一的标准方法,通过综合评估患者的病理学特征,PSA水平,PET-CT影像学资料,基因组学标记物等来指导放疗选择,以及是否需要联合盆腔淋巴结照射和ADT等。在此之前,客观权衡治疗利弊以及和患者的充分沟通是决定治疗模式的关键所在。
[1] Sean Sachdev, Peter Carroll, et al.Assessment of Postprostatectomy Radiotherapy as Adjuvant or Salvage Therapy in Patients With Prostate Cancer :A Systematic Review [J]The Journal of the American Medical Association oncology, Aug 2020
[2] Sammon JD, Karakiewicz PI, Sun M, et al.Robot-assisted versus open radical prostatectomy: the differential effect of regionalization, procedure volume and operative approach. J Urol. 2013;189 (4):1289-1294
[3] Moghanaki D, Urdaneta AI, Karlin JD, Koontz BF,Anscher MS. Management of postprostatectomy biochemical relapse with salvage radiotherapy:results of an international survey. Am J Clin Oncol.2016;39(1):64-68